第1章
循環器疾患における精密医療のイントロダクション
野村征太郎
(東京大学医学部附属病院循環器内科)
読者の皆さんは,循環器疾患がなぜ発症するか理解しているだろうか? 目の前の患者に対して,精密医療を実践しているだろうか? 基礎研究の話は難しいからと,遺伝子や分子の概念を敬遠していないだろうか? 本書は,循環器臨床に携わるあらゆる職種の方々・これから基礎研究をはじめる大学院生・循環器基礎研究の幅広い知識を身に付けたいポスドクを対象として,精密医療を実践するうえで必要な循環器学の知識を提供することをめざした.まず本章では,循環器疾患の全体像を考慮したうえで精密医療をどのように実践していくのかといった基本的なコンセプトを理解しよう.
1はじめに
1)循環器疾患の現在と未来
循環器疾患は,がんと並んで世界中で多くの人の命を脅かしており,わが国もその例外ではない.2016年には世界中で1,700万人が循環器疾患で命を失っており,がんの900万人を大きく上回っている.循環器疾患に対して,多彩な形態・画像診断技術,β遮断薬・ACE阻害剤・SGLT2阻害剤といった治療薬,補助人工心臓のようなデバイスなどが発展して多くの患者を救えるようになった.しかし,それでも循環器疾患,特に心不全患者は減るどころか,今後も増え続けると予想されており,2030年には130万人に達すると推計されている1).
2)循環器疾患の現在と未来
これまでの医学研究では,似たような病態をもつ大多数の集団に対するエビデンスの創出がなされ,集団に対する画一的な治療法が確立したにすぎない.今後は,これまでひとまとめに扱ってきた疾患概念を詳細に紐解いて,疾患発症に関する分子機序のレベルで患者を層別化し,精密医療を実現することが求められている.2015年1月に前オバマ米大統領が一般教書演説においてPrecision medicine(精密医療)の重要性を訴えた.その後,がんの分野では遺伝子パネル検査が実装され,一般臨床で精密医療が実践されるようになった.がんの発症はゲノム変異で説明できる部分が大きいため,精密医療という出口が近かった.
一方で,循環器疾患においては,環境要因(高血圧・脂質異常症・糖尿病・喫煙など)と遺伝要因(ゲノムDNAに書き込まれた遺伝情報)の両者による影響を統合した病態に切り込まないと,疾患発症に関する詳細な分子機序を明らかにできないだろう.さらに循環器疾患の発症には心臓・血管だけでなく全身臓器の連関が重要であり,それらの臓器に存在するあらゆる細胞・分子が複雑にからむ疾患発症メカニズムを詳細に把握することが必要である.われわれ循環器診療に携わる者にとって,今,循環器疾患に対する既存の概念を大きく変革し,循環器疾患においても精密医療を実現することが求められている.
その動きを後押しするように,2018年12月に脳卒中・循環器病対策基本法が成立し,2019年12月1日に施行された.がん対策基本法によってがん医療が大きく進展したように,今後,循環器医療を大きく変えるチャンスである.われわれがやらなければ,今救えない患者を将来になっても救うことはできない.
3)精密医療の実現に向けて
精密医療とは,個々の患者の疾患発症・病態の分子機序を明らかにして,最適な治療を提供するものである2).これまでの画一的な治療から脱却して精密医療を実現するためには,自分が診ているこの患者はなぜこの疾患を発症したのか? 疾患発症に至るにはどのような分子機序が関係しているか? この患者の現在のステージはどの程度なのか? それに基づいてどういった治療を組み立てるべきなのか? といったことを常に考えながら診療にあたる必要がある.そのためには,循環器診療に携わるあらゆる職種の人たち(医師・看護師・カウンセラー・検査技師など)が,循環器疾患の根底をなす循環器学の基盤を知っておく必要がある.循環器疾患の発症に関係する分子や細胞,それらの働きを知ったうえではじめて,目の前の患者で何が起きているかを考えることができる.
しかしながら,分子や細胞といった概念を自分のものにすることは容易ではない.また和文であっても,循環器学の基礎研究に関する書籍は専門的で読み通すことが難しく,精密医療にフォーカスをあてたものはなかったように思われる.そこで本書は,臨床に深く携わっているあらゆる職種の方々を対象として,全体を読み通すことで精密医療に必要な循環器学の基本コンセプトを理解できるようにすることをめざした.
❶ 臨床循環器学の発展における基礎研究の功績
循環器学は,基礎研究と異分野との連携により発展し,臨床に応用されてきた.解剖学や生理学に基づいた基礎研究は心臓超音波検査や心臓電気生理学的検査に,生化学に基づいた基礎研究はトロポニンTやBNPといったバイオマーカーの同定に,分子生物学に基づいた基礎研究は疾患関連シグナル・分子の特定によるアンギオテンシンⅡ受容体拮抗薬などの治療薬開発につながった.
そして近年,分子生物学が土台となり,ゲノム科学・システム生物学・分子病理学といった新しい学問が生まれた.ゲノム科学により,循環器疾患の発症や進展に関係する遺伝要因が明らかとなり,一部はすでに精密医療の実現に応用されている.また,システム生物学により,これまで限られた分子で捉えてきた生命現象を多くの分子の機能的統合として理解できるようになった.さらに,病態に関連する分子を病理像で捉える分子病理学も発展し,精密医療において欠かせない知見をもたらしている.分子生物学が明らかにしたシグナルや分子が,ゲノム科学が明らかにした遺伝要因とマッチし,システム生物学によってそれらが結びつけられ,分子病理学により精密医療の基盤ができてきた.そして再生医学・合成生物学・人工知能といった新たな分野の研究も,循環器学の発展をさらに加速させている.
これまで循環器学が発展してきた歴史をなぞるように,基礎研究から生まれた成果は臨床循環器学に発展・応用されていくだろう.
2精密医療における基本コンセプト
1)セントラルドグマを意識する
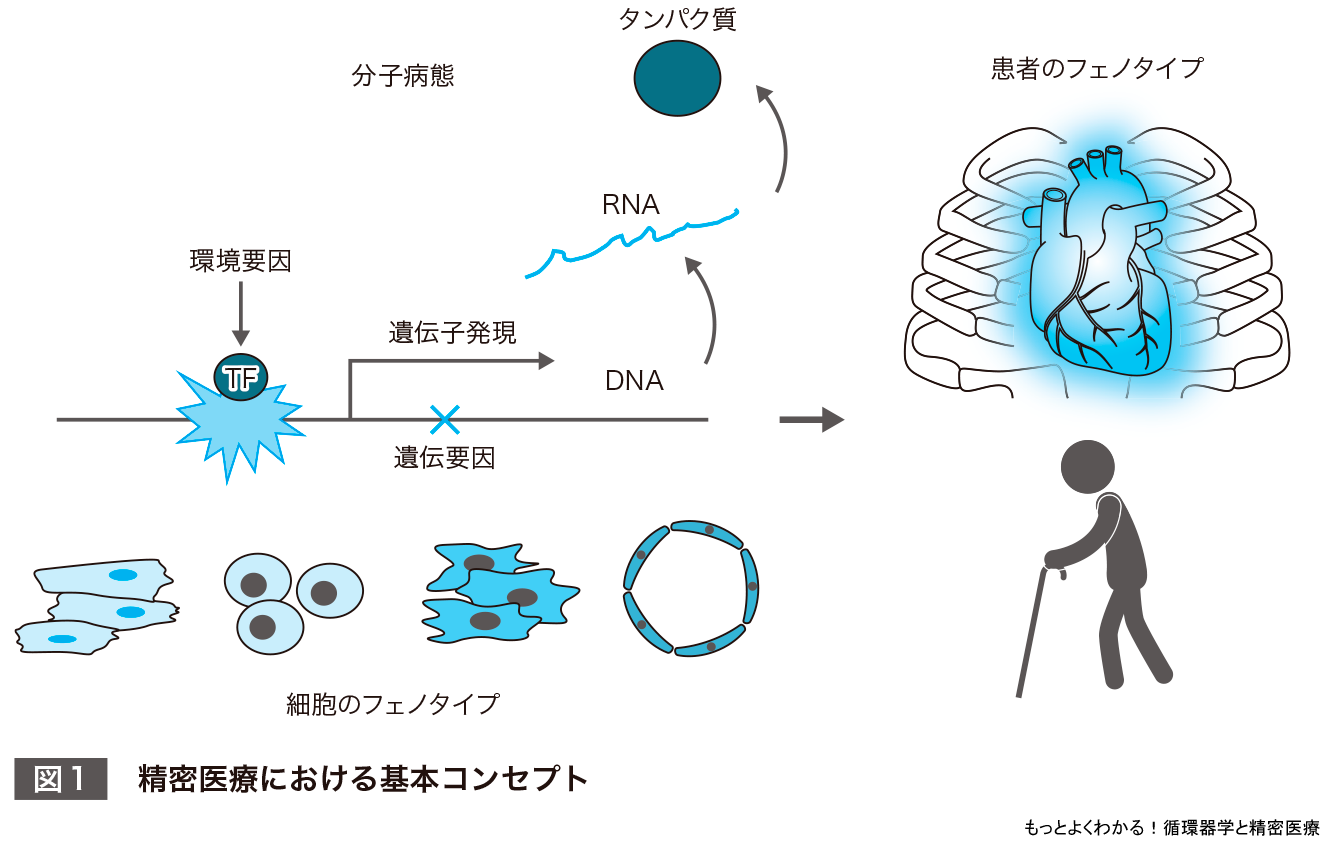
精密医療の基本は,分子のレベルで患者を理解することにある.生きている個体は,DNA・RNA・タンパク質といった分子により構成されている.そしてDNAからRNAが読み出されRNAからタンパク質がつくられるというセントラルドグマを意識することが精密医療の理解・実践における第一歩である.
DNAに変異※1がある場合,その部分が読み出されてつくられるRNAやタンパク質に異常が生じる可能性がある(DNAが複製されるたびに一定の確率で変異が生じる).これが疾患発症における遺伝要因である.一方で,DNAに変異は入らずとも,さまざまな要因によって,読み出されるRNAやつくられるタンパク質の量が変化して病態を形成することがある(DNA変異の結果生じるRNAやタンパク質の量的変化もこれに含む).これが疾患発症における環境要因である.これらを組合わせて病態を決めていくのが,精密医療の基本コンセプトである(図1).
例えば,乳がんは,HER2・エストロゲン受容体・Ki67(増殖細胞で増える)とよばれるタンパク質の量を組織免疫化学染色法で決定してサブタイプを分類し(環境要因の影響),BRCA1/2遺伝子の変異によってPARP阻害剤の適応を決定する(遺伝要因の影響)という精密医療が確立している.循環器疾患においても,このように遺伝要因と環境要因によって分子のレベルで層別化して治療方針を決定することが求められる.
2)生命システム構造を理解する
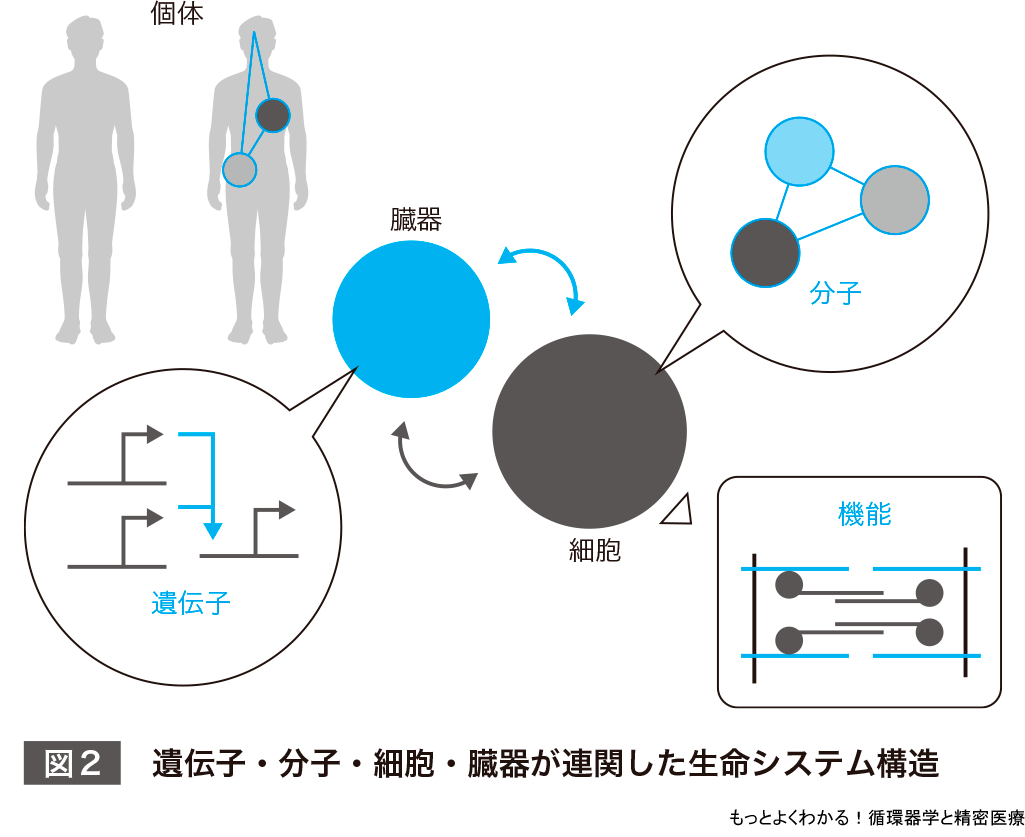
遺伝要因・環境要因の本質を追究するためにはどのようにしたらよいか.その答えは,生命システムを分子・細胞のレベルで理解しようと心がけることだと考える.
DNA上の遺伝子が読み出されてRNA・タンパク質などの分子が生じ,分子が連携して1つの機能をもち,生命としての最小機能単位である細胞を形づくる.そして細胞は連携して臓器を構成し,個体の生命システムの一端を担うことになる(図2).心筋細胞は線維芽細胞や血管内皮細胞などと連携して心臓を構成し,精密に張り巡らされた血管を介して全身に十分な血液を循環させるという循環器臓器としての役割を果たすことができる.この生命システムは非常に頑強であり,外部からの多少の影響があっても基本的な構造は維持される(生命システムのロバストネスという).しかしながら,決定的な遺伝子の変異や病的シグナルの長期的な活性化などによって,システム構造は破綻して変化する.これが疾患発症状態である.また,疾患の段階によってシステム構造は刻々と変わってくる.すなわち,個々の患者のシステム構造をつかむことが精密医療の理解・実践において鍵となる.
まとめると,精密医療の基本コンセプトは①セントラルドグマを意識した分子創出メカニズムの理解,②遺伝子・分子・細胞・臓器が連関した生命システム構造の理解,この2つによってもたらさせる.
❷ 循環器基礎研究の論文の読み方
本書を通読していただくと,精密医療時代の循環器学において必要な考えが頭に入ると思う.ポイントをつかんでたくさんの論文を読んで,多くを理解して自らの研究に発展させていただくために,筆者なりの論文の読み方を紹介する.
- ① イントロダクションを読んで,該当分野の背景知識をつけるとともに,論文で解こうとしている「問い」を理解する.
- ② フィギュアに注目してデータを読みとり,アブストラクトに記載された筆者の考えが正しいかを批判的に読み込む.フィギュアの理解のためには,レジェンドの記載・本文のコメントを参考にする.
- ③ ディスカッションでは,データから得られた自分の解釈と筆者の意見の違いを吟味して,「問い」に対する「解」を検証する.
- ④ 自分の研究に応用できそうな部分を徹底的に読み込んで盗み,自分の研究に活かす.
基礎循環器学の論文は,特殊な体裁をしているが,ポイントをつかめば難しくはない.基本的な構造は生命科学論文全般で共通しているので,循環器領域だけでなく,さまざまな分野の生命科学の論文を理解することができ,自分の世界を大きく広げてくれる.1つの分野について勉強するときには,該当する20〜30くらいの最近の論文に一気に目を通すと,全体像が頭に入りやすい.
3)循環器疾患における遺伝要因と環境要因の関係性
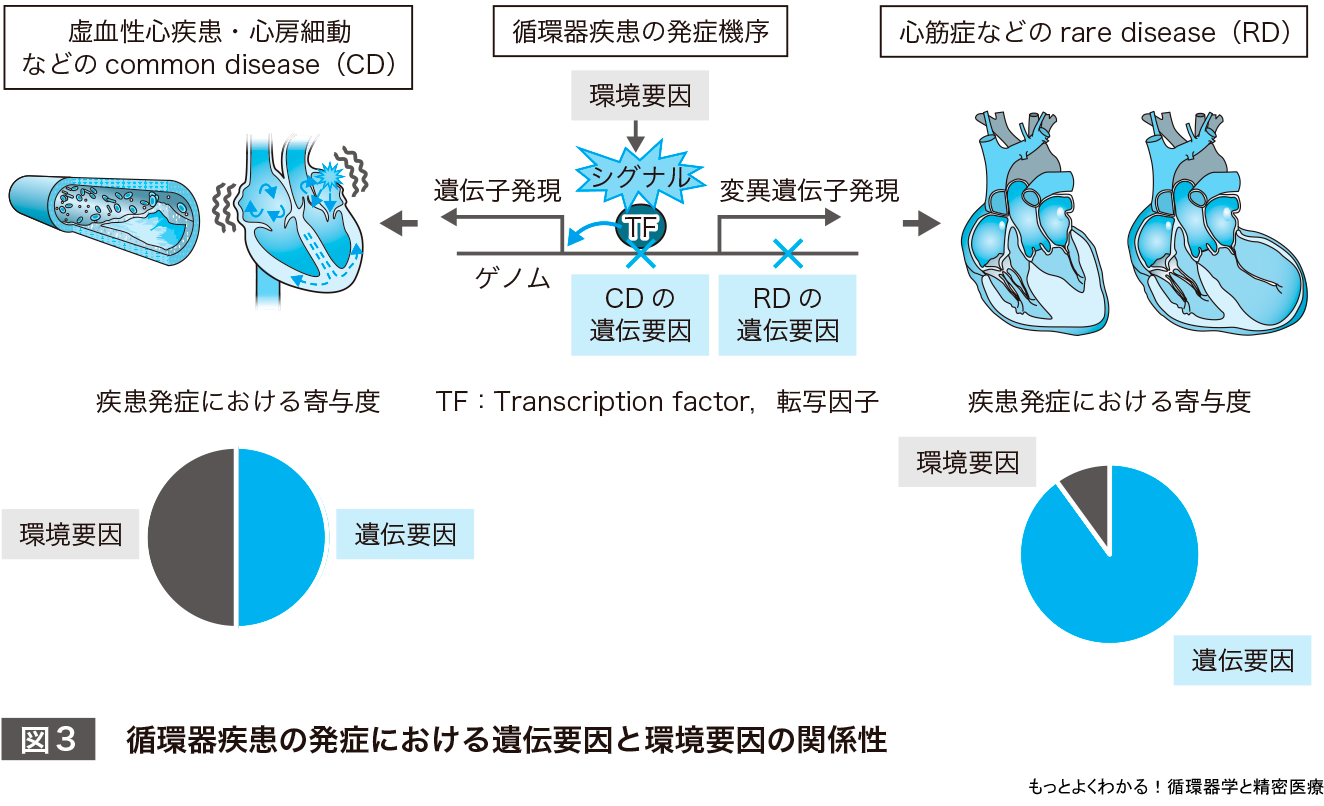
これまでに説明した精密医療における基本コンセプトに基づいたうえで,どのように循環器疾患を定義できるかを考えてみる.図3を見ていただきたい.塩基配列の一部に乱れが生じると,それが遺伝子領域である場合は特に,読み出される遺伝子に多大な影響を及ぼす可能性がある.心筋症のような遺伝性疾患(ここでは循環器rare diseaseとよぶ)においては,主にこのような遺伝要因により疾患発症が制御されていることが知られてきた.そして,遺伝要因と環境要因の2ヒットによって発症する心筋症が存在することも近年わかってきた(第2章を参照).一方で,生活習慣などの環境要因が大きく疾患発症に寄与する虚血性心疾患(心筋梗塞)・心房細動などの疾患では環境要因の影響が強く発症に影響すると考えられてきた.しかし,近年のゲノムワイド関連解析を含めたゲノム解析研究の進展により,これまで生活習慣病として捉えられてきた循環器common diseaseにおいても,遺伝要因が占める割合は環境要因が締める割合と同じくらい大きいことがわかってきた(第4章を参照).
すなわち循環器疾患はrare diseaseであってもcommon diseaseであっても,遺伝要因と環境要因がいかに連携して疾患病態を形成しているかを理解することが重要であり,個々の患者においてそれを詳細に記述できることが精密医療を進めるうえで求められるだろう.
4)本書の構成
本書は,上記のようなコンセプトに基づいて,循環器疾患の精密医療の理解・実践に必要な知識をまとめることをめざした.第1章で説明した基本コンセプトに基づいて,第2, 3章で心不全・心筋症の病態を,第4章で心筋梗塞・心房細動の病態を説明する.第5章で心筋細胞の代謝・収縮と電気生理を,第6章では心筋細胞の特殊性を考慮した再生医療・疾患研究の特徴を解説する.第7章では心筋以外の細胞によって支えられる循環器疾患の幅広さ,第8章では代謝の側面から循環器疾患に切り込む.第9章では先天性心疾患が生まれるメカニズムをわかりやすく説明し,第10章では心臓がさまざまな臓器と連携して腫瘍などの別の疾患と関連する様子を紹介する.そして第11章では新しい臨床の側面から精密医療を切り開く糸口を与えて,将来の精密医療の発展に向けての将来展望を述べて本書を終える予定である.
文献
- Okura Y, et al:Circ J., 72:489-491, 2008
- Collins FS & Varmus H:N Engl J Med., 372:793-795, 2015
❸ 基礎循環器研究の実際
循環器学において基礎研究が具体的にどのように行われているかを紹介する.
- ① 解くべき課題を特定する
- 循環器疾患の本質に迫り,いまだ解決されていない疑問を解明する研究を進めるために,臨床的に重要な解くべき課題は何か? これを明確にして,自らが解ける形に落とし込むことが重要と思われる.そしてその課題の背景に存在する生命現象を,分子・細胞・機能がいかに連携しているか,といった形で頭の中で描けるかどうかを確認する(これまでの知見や予備的データを参考にして).この過程で何か欠落している(ピースがはまらない)部分があるとすれば,それは解くべき課題が見つかったということになるだろう.そういった課題をどういった流れで解いていくかの思考過程を以下に列挙する.
- ② 研究の導入のしかた
- 課題を解くために研究をするわけだが,進め方には,仮説ドリブンで研究を進める方法とデータドリブンで研究を進める方法がある.前者は,これまでの文献的または経験的な仮説に基づいて研究を組み立てる手法である.この手法の場合,仮説を検証するという流れで研究を進めるわけだが,その仮説自体が間違っている可能性もよく考慮して研究にあたる必要がある.生命現象は分子の複雑な挙動によって制御されているので,仮説通りにすべてを説明することは難しく,どこかで必ず網羅的解析による検証ステップを入れるのが望ましい.また後者の場合でも,あるところで仮説を立てて検証するプロセスも出てくるので,この両者をうまく組合わせながら結論を導き出すのが賢明と思われる.
- ③ どのような材料を用いるか?
- 疾患の分子病態を解析する際には,患者組織検体,患者から樹立したiPS細胞,疾患モデル動物などを用いることが一般的であり,それぞれに一長一短がある.患者組織検体は,患者の病態を理解するうえできわめて重要であるが,検体量が限られるため可能な解析法に限界があること,病態におけるスナップショット的な解析となってしまうことに配慮する必要がある.患者由来iPS細胞は,分化させることで患者組織細胞を模倣して解析できるが,成熟した状態まで誘導することが難しく,実際に病態を反映できていることを証明することが難しい点に配慮する必要がある.疾患モデル動物を用いることで,病態を継時的に追跡することができるが,モデルが患者病態を反映しているか批判的に検討する必要性,種の違いを考慮する必要性に配慮することが大事である.自分が解こうとしている課題にはどの材料が適しているかをよく検討することが重要だが,1つの材料に固執しない柔軟性も大事と思われる.
- ④ どのような分子をどの程度の解像度でどのような解析法で調べるか?
- どのような分子のふるまいを解析すれば課題の解決につながるかを考える.特にデータドリブンで研究を進める場合,ここで精度の高いデータを取得することがきわめて重要である.遺伝子の変異を検出するためにはDNAの配列を調べるサンガーシークエンス法を用いる.細胞の機能や応答を評価する際にはDNAから読み出されるRNA量を測定する定量的リアルタイムPCR 法がよく用いられる.シグナルや機能的タンパク質の量を解析するためにはウエスタンブロット法がよく用いられる.
- 前述の手法は標的となるDNA・RNA・タンパク質が決まっている場合には有効であるが,DNA・RNA・タンパク質の全体像を俯瞰するような解析手法も存在し,オミックス解析とよばれる.オーム(ome)は全体像を意味し,例えば,遺伝子(gene)の全体像はゲノム(genome)とよばれる.遺伝子発現であるRNAをトランスクリプト(transcript)とよび,その全体像はトランスクリプトーム(transcriptome)とよばれる.同様に,タンパク質(protein)の全体像はプロテオーム(proteome),代謝産物(metabolite)の全体像はメタボローム(metabolome)とよばれる.オミックス解析の強みは,全体像をみたうえで,どこに注目すべき点があるかを見出すことができる点である.
- また解析の解像度についても考えておく必要がある.RNA(トランスクリプトーム)は読みだされるRNAコピー数が複数存在するためシングルセルレベルでも十分に解析可能であり,一つひとつの細胞がもつ機能的情報をここから抽出することができる.またシングルセルからのゲノム・トランスクリプトーム解析技術も発展しつつある.細胞は生命における最小の機能単位なので,そのレベルで分子の挙動を理解することは,解像度の高い生命現象の理解につながる.
- またRNAやタンパク質の解析によって得られる機能情報を保持する細胞がどこに局在するかといった空間的な解析も重要である.RNAの空間的解析としては,RNAに張り付くオリゴヌクレオチドに蛍光色素を結合させるin situハイブリダイゼーション法が一般的である.近年,1分子のRNAを1つのドットとして可視化できる1分子RNA in situハイブリダイゼーション法が発展し,空間情報を保ったまま個々の細胞の遺伝子発現を定量解析できるようになった.タンパク質の解析においては,タンパク質に結合する抗体を用いた免疫組織化学染色法が一般的である.この場合,タンパク質(抗原)と抗体の関係性が実験の成否を左右する.
- ⑤ どのように分子間の関係性を調べるか?
- 生命現象はさまざまな分子の結合・解離・修飾などにより説明される.そのため,メカニズムを追求する際には,各分子がどのように関係するかを解析する必要が出てくる.タンパク質同士の会合を検証するためには,免疫沈降法がよく用いられる.また,タンパク質とDNAの結合を解析する手法としてクロマチン免疫沈降法が用いられる.この目的のために,最近,CUT&RUN法という新たな手法も出てきた.またDNAとDNAがタンパク質を介して相互作用することも知られており,その解析のためには3C法(Chromatin Conformation Capture)・Hi-C法といった方法が用いられる.近年,DNA・RNA・タンパク質が相分離という現象(温度や圧力の変化によって溶液における相溶性が変化して均一な一相状態から二相状態に変化すること)が細胞内の構造に寄与することが知られており,こういった解析法も今後重要になってくる可能性が高い.
- ⑥ どのような細胞・個体レベルの機能的表現型を調べるか?
- モデル動物を扱う場合は,臓器機能や生死などの個体としての表現型が重要な情報となる.また臓器や細胞の形態情報も解析対象となる.臓器の病理解析や細胞の電子顕微鏡解析など,形態情報を詳細に解析する手法も有効に利用する.さらに細胞内小器官の機能(ミトコンドリア機能など)を計測する手法もあり,前述した分子の計測だけでなく,機能の計測でもさまざまなデータを得て,十分な根拠に支えられた結論を導く必要がある.
- ⑦ どのような介入を加えるか?
- モデル動物の場合は,病態誘導手術を加えることが多い.横行大動脈を縮窄する圧負荷心不全モデルや左冠動脈前下行枝を縮窄する心筋梗塞モデルなどが用いられる.遺伝子の機能を知るためには,ノックアウトマウスの作製,CRISPR/Cas9などによる遺伝子変異導入が有効である.また,アデノ随伴ウイルス(Adeno-associated virus)を用いて,心筋細胞に特異的に遺伝子導入することもできる.その際には,siRNAやshRNAといったRNA分子を破壊するノックダウン法を用いることもできる.また,モデル動物で薬剤の効果をみることもできる.これら個体を生きたまま解析する実験をin vivo実験といい,生体内で起きていることを体外で培養細胞などを用いて検証する実験をin vitro実験という.in vivo実験とin vitro実験の長所を活かして,両者を組合わせた実験計画を立てることが大事である.
- 新しい実験法を立ち上げるときは,その解析法をすでに確立している人に教えてもらうか,自力で解析系を構築する.近年,新しい実験手法が次々に生み出されており,それらをキャッチアップして,よいものは取り込み改良することが大事である.実験において何より大事なのは,ポジティブコントロール(必ず陽性と出る検体を用いて陽性を証明すること)とネガティブコントロール(必ず陰性と出る検体を用いて陰性を証明すること)をきちんとおいて実験することである.
もっとよくわかる!循環器学と精密医療
- 5,720円(本体5,200円+税)
- 在庫:あり