Case 3
小さな血腫のその奥には?:シートベルト損傷 大胆と繊細を使い分ける
日が暮れるのがだんだんと早くなってきた秋の18時頃に,救急外来(ER)に救急隊からの電話が入りました.
連絡を受けたERスタッフ医師は,早速,MIST(p.260)に沿って,周りのスタッフとブリーフィング(p.280)を行います.

ERスタッフ医師は救急隊の受傷機転に関する情報から,シートベルト損傷とダッシュボード損傷の可能性を考え,それに対する準備をスタッフに伝えました.
外傷初療では,CTなどの検査から得られる損傷臓器に関する情報がないなかでの診療が必要となります.このような状況において,受傷機転は損傷臓器を推定するうえで非常に重要な情報です.患者が病院に到着してからでなく,病着前の受傷機転から損傷臓器を推定し,スタッフ間で共有しておくことで,よりスムーズなチームワークが可能となります.
Trauma codeを受けた外傷外科医がERに降りてきたため,情報を共有しました.30分後,患者が搬送されてきました.
Case1,2のように,まず外傷外科医はfirst impressionで「超急ぐケース」か「普通に急ぐケース」を判断します.
外傷外科医が患者の手に触れると,冷汗/冷感ともありませんでした.橈骨動脈の触知は良好です.自分の名前も正確に返答できました.腹部の身体所見を簡単にチェックすると,臍下部に圧痛を認めました.
モニター上にバイタルサインが出ました.
それを聞き,外傷外科医は頭部から頸部,胸部,腹部,背部,骨盤と順番に身体所見をとっていきます.腹部で臍下にシートベルト痕と同部位に反跳痛を伴う圧痛を認めました.さらにそのままeFAST(p.258)も行います.
読者の皆さんなら,この時点で何を一番に考えるでしょうか?
「シートベルト痕があって,eFAST陽性だ! 早くCTに行って,外科を呼ばないと! 手術室の準備!」と心の中で思われる方が多いのではないでしょうか?
でも大事なことを忘れていませんか? ERスタッフ医師は受傷機転からどのような損傷の可能性をスタッフに伝えていたでしょうか? そうです.シートベルト損傷とダッシュボード損傷でした.シートベルト損傷による腹部外傷だけでなく,ダッシュボード損傷による膝,骨盤損傷も併せてチェックが必要です.
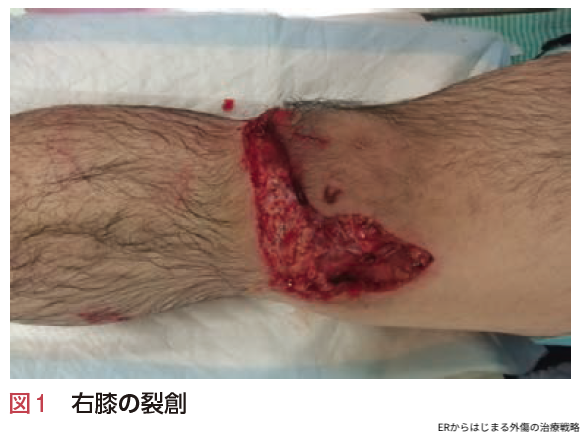
救急隊が右膝に巻いていた包帯をとってみると…(図1).
かなり深い裂創があり,静脈性にだらだらと出血しています.出血の中に脂肪滴があり,開放骨折が疑われる所見でした.
その後,胸部/骨盤X線を撮影しましたが,ともに明らかな外傷性変化はありませんでした.
治療選択の分岐①
治療選択の時間となりました.読者の皆さんはこの右膝開放骨折疑いの創部に対してどうアプローチするでしょうか?
① 創部は開けたまま,ガーゼを当ててテープで固定
② 創部は開けたまま,ガーゼを当てて包帯で圧迫
③ 大量の生食で洗浄後に創部を縫合閉鎖して包帯で圧迫
④ とりあえず整形外科医を待つ
といった選択肢が考えられそうですね.
外傷外科医の選択①
外傷外科医は鎮静目的の気管挿管と「③大量の生食で洗浄後に創部を縫合閉鎖して包帯で圧迫」を選択しました.
このケースのように四肢の開放骨折を含む体表上の裂創から活動性出血がある場合は,止血をしてからCT検査や経動脈的血管塞栓術(TAE)(p.269)に移動する必要があります.体表の裂創からの出血量は決して少ないわけではないと認識するべきであり,JATECでも,primary
surveyにおいて体表からの活動性出血があれば,これを止血すべきとなっています1).創部を救急隊がガーゼや包帯で覆ってくることも多く,開けてみたら活動性に出血していたというケースもありますので,必ずこれらを除去して観察する必要があります.
止血方法ですが,皮下の小動脈などからの出血は血圧をもった出血であるため,吸収糸での縫合止血が確実です.このケースでみられたような開放骨折からの大量滲出性出血(oozing bleeding)(p.273)に対しては,洗浄後に皮膚を縫合し,その上から包帯で圧迫するのがよいと思います.圧迫するだけでなく,皮膚の縫合+圧迫を行うことで,より確実なタンポナーデ効果が期待できます.
開放骨折の場合は,感染予防のため,皮膚縫合前に生食での大量洗浄と抗菌薬の静脈投与を忘れないことが重要です.また手術適応を決めるための整形外科医師による診察がすぐに可能なら,診察を待ってもいいと思います.しかし,いち早く止血したいときや他部位への治療介入が必要な場合は開放創の皮膚縫合+圧迫を一時的に行っておいて,他部位損傷に対する治療/検査をどんどん進める必要があります.当院では,整形外科医師の診察が間に合わない場合は,縫合前の写真を残すようにしています.
治療選択の分岐②
右膝の縫合が終わり,再び治療選択の時間となりました.読者の皆さんはどういう戦略をたてるでしょうか?
これまでの情報をまとめると,
① 搬送時から病着,気管挿管に至るまでバイタルサインは安定している.
② 受傷機転/身体所見からシートベルト損傷とダッシュボード損傷が考えられる.
③ シートベルト痕が臍下部にあり,かつeFASTで膀胱直腸窩に液体貯溜を認め,腹腔内臓器損傷が強く疑われる.
④ 腹部所見において,反跳痛を伴う腹膜刺激徴候を認めている.
⑤ 右膝の開放骨折に対して洗浄後,皮膚縫合と包帯での圧迫止血を行った.
⑥ 患者は30歳代,生来健康.
⑦ この場での外科的止血術が可能なリソースはそろっている.
この時点でどのような治療が考えられるでしょうか?
① 開腹術
② CT検査
③ 経動脈的血管塞栓術(TAE)
といった選択肢が考えられそうですね.
外傷外科医の選択②
外傷外科医は次のように周りのスタッフに宣言しました.
単純に言えば,腹部外傷に対する手術の目的は,①止血,②腸管損傷などによる腹腔内汚染の回避の2点であり,その適応については,さまざまな論文/ガイドラインが存在します.Malhotraらの論文では,①循環動態が不安定,かつeFASTで液体貯溜あり,②腹膜刺激徴候がある,③胸部X線で左横隔膜損傷が疑われる場合は手術適応ありとされています2)(ちなみに右横隔膜損傷に対しては保存的加療が治療選択の候補になります3)).
このケースは腹膜刺激徴候があり,開腹術の適応があるため,CT検査へのアクセスが悪い施設であれば,最初から開腹術を選択するのもよいと思います.外傷外科医はCT検査で損傷臓器が明らかとなることで,手術プランがたてやすくなるという「有用性」と搬送時から一貫してバイタルサインが安定していたという「安全性」から,「②CT検査」を選択しました(Case1,2で出てきたようにCTに行く前には,「安全性」と「有用性」を考える必要があります).しかし,CT検査で造影剤漏出像やフリーエアーがなくても,腹膜刺激徴候を認めていたため,試験開腹術は行うという戦略を立てました.
CT検査が終了し,ERに戻ってきました.バイタルサインは終始安定しています.
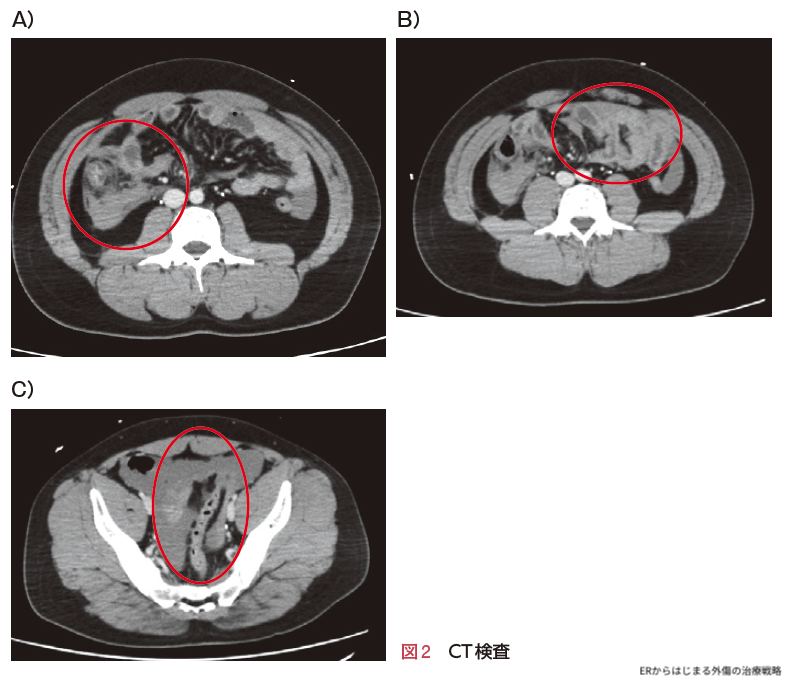
上行結腸周囲に腸間膜血腫,後腹膜血腫を認めました(図2A ○).一部小腸には拡張像があります(図2B ○).また膀胱直腸窩に液体貯留を認めます(図2C ○).腹腔内すべてのスライス画像で造影剤漏出像やフリーエアーは認めませんでした.
当院の手術室は違うフロアにあり,移動に10分間程度の時間を要します.また初療室でなく,手術室で手術を行う際は,手術器具の準備や麻酔科医師との打ち合わせの時間(30〜60分程度)が必要となるシステムです.このような理由から,活動性出血によるショック状態であれば,できるだけ早期の止血が望ましいことと,手術室への移動リスクを考慮し,初療室での手術を行うことにしています.しかし,そこまでバイタルサインが切迫していなければ,手術室に移動し,できるだけERのマンパワーや場所を確保することにしています.
外傷外科医は,CTへの移動を行っても,病着からCT検査後まで一貫してバイタルサインが安定していたこと,CTで活動性出血を認めなかったことから,止血術までの時間的猶予はあると判断し,初療室ではなく手術室での開腹術を選択しました.
CT検査が終了してから,約60分後,患者が手術室に搬入されました.外傷外科医とアシストする外傷外科助手が手術用ガウンを着用し,胸腹部の消毒とドレーピングを行います.
外傷外科医は中下腹部正中切開で開腹をはじめました.
外傷外科医,外傷外科助手は5点腹腔内パッキング(p.256)を行って,損傷部位を検索します.Treitz靱帯から250 cmの小腸に全層性損傷があり,腸液が漏れ出ていたため,腸鉗子で穿孔部を一時的に閉鎖し,腸液による腹腔内汚染をコントロールしました.鈍的外傷の場合,損傷部位が1カ所でなく,複数カ所存在することもあり,小腸損傷を見つけて満足してはいけません.引き続き,他の腸管や後腹膜血腫をチェックしていきます.すると,CT検査の通り,盲腸周囲の腸間膜と後腹膜に血腫を認めました.
これら血腫と上行結腸の関係性を横断面で見ると,図3のようになっています.
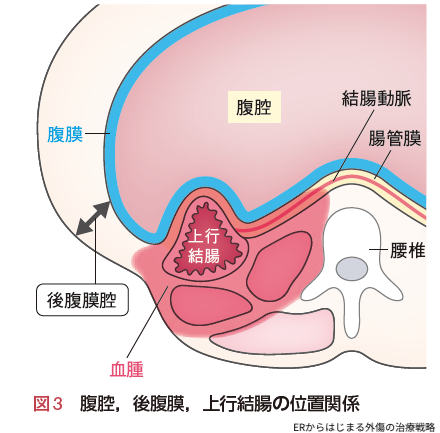
上行結腸付近のピンク色の部分が後腹膜血腫です.腹腔内から直接血腫が見えるのではなく,その間に腹膜,腸間膜が存在しています.
治療選択の分岐③
術中での,治療選択の時間となりました.今回の分岐点はこの後腹膜血腫をどうするか? という以下の2つからの選択になります.
①開放する
②放っておく
外傷外科医の選択③
血腫が存在しているということは,その部分に外傷による何かしらの損傷があったことを意味しています.この部分の損傷で確認すべきことは,「この部位に活動性出血があるか?」ということと,「上行結腸の後腹膜側(ピンク色に接している部分)に腸管損傷がないか?」ということです.術中所見では,この後腹膜血腫が経時的に拡大してくることはなく,活動性出血はなさそうでしたが,そのまま後腹膜を開放しなければ,上行結腸の後腹膜側の損傷を見逃すことにつながるので,外傷外科医は後腹膜腔を「①開放する」こととしました.ではどのようにすれば開放できるのでしょうか? 図4がその方法です.
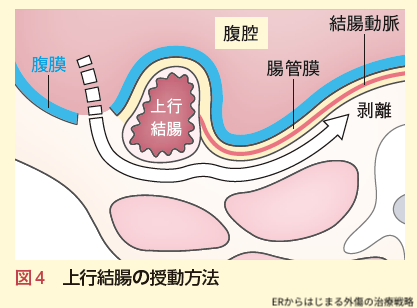
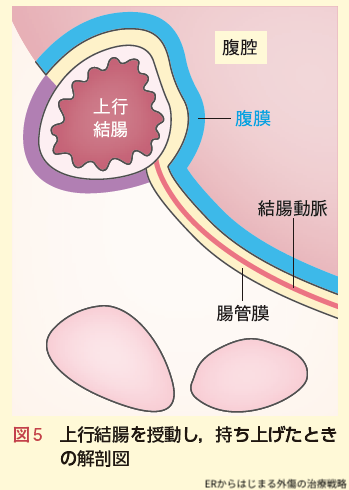
青色の上行結腸のすぐ外側の腹膜を切開し,上行結腸背側と腸間膜を後腹膜組織から剥離していくのがその方法です.これを「授動」といいます.
「授動」を行うことで,上行結腸の腹腔側(図5青色)と後腹膜側(図5紫色)の両方の腸管損傷を全周性にしっかりチェックすることが可能となります.
閉腹後,集中治療室に移動しました.翌日開放性右膝蓋骨骨折に対する洗浄,固定術を行い,同日に抜管しました.
抜管も成功し,よかったよかった.と思っていた第4病日…
外傷外科医が腹部所見と腹部ドレーンをチェックしてみると,右側腹部に強い自発痛と圧痛を認め,ドレーン排液が緑色でした.
再手術の準備をして再開腹してみると,小腸縫合部の縫合不全はありませんでしたが,全周性にチェックしたはずの上行結腸の腸間膜側から消化液が漏れていました.
何が起きたのでしょうか?
実は最初の手術時に図6の緑色の部分の腸間膜内にも血腫があり,その血腫の奥に上行結腸の壁損傷があったのです.図6腹腔側(青色)と後腹膜側(紫色)はチェックしていましたが,腸間膜付着部(緑色)に腸管損傷があるのを見逃していたのです.
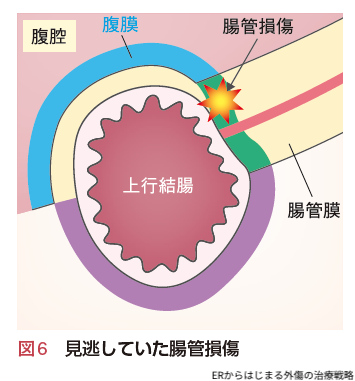
腹部外傷による血腫の扱い方に関する,かの有名なFelicianoの論文4)(1990年の論文ですが,今でも光輝いている論文です.ぜひ読んでみてください)でもPericolonic hematoma(結腸壁に沿った血腫)は「Open hematoma to rule out colonic injury(必ず開放し,壁損傷をチェックせよ)」と書かれています.
外傷外科医は「絶対に同じことはしない」と心に刻み,回盲部切除を行いました.
Caseのポイント
四肢の開放骨折を含む体表上の裂創から活動性出血がある場合は,止血をしてからCT検査やTAEに移動すること.まずは救急隊のガーゼや包帯はすべて除去する!
腹部外傷において,①循環動態が不安定かつeFAST陽性,②腹膜刺激徴候がある,③胸部X線で左横隔膜損傷が疑われる場合は手術適応.
結腸周囲の後腹膜血腫/腸間膜内血腫は必ず授動,開放し,腸管壁損傷の有無を繊細にチェックせよ.
文献
- 大友康裕,他:外傷初療のポイント;JATECTM Primary survey.救急医学,27:1719-1723,2003
- Malhotra AK, et al:Blunt abdominal trauma:evaluation and indications for laparotomy. Scand J Surg, 91:52-57, 2002(PMID:12075836)
- McDonald AA, et al:Evaluation and management of traumatic diaphragmatic injuries:A Practice Management Guideline from the Eastern Association for the Surgery of Trauma. J Trauma Acute Care Surg, 85:198-207, 2018(PMID:29613959)
- Feliciano DV:Management of traumatic retroperitoneal hematoma. Ann Surg, 211:109-123, 1990(PMID:2405790)



