第1章 総論~感染症診療の流れ
2 感染症診断のための発熱アプローチ4ステップ
はじめに
感染症の診断をするためには発熱診療に慣れることが重要です.発熱診療は,それだけで本1冊にもなるほどのボリュームなので,この本で網羅的に説明するのは難しいため,私たちが実践している発熱診療の4つのステップをご紹介します.
 発熱診療の4つのステップ
発熱診療の4つのステップ
- Step 1 稀な感染症を見逃さない
- Step 2 発熱+αの症状を聴取する
- Step 3 身体診察で感染フォーカスを確認する
- Step 4 検査によってのみ判明する感染症を見逃さない
Step 1:稀な感染症を見逃さない
まずは,コモンな感染症の診療をしっかりとできるようになることが重要です.しかし,コモンな感染症に紛れて,稀な感染症が入り込むことがあります.こうした稀な感染症の厄介な点は,特有の病歴がなく,通常の検査では見逃してしまうことです.
よく誤解されるのですが,私たち感染症科医は,ありとあらゆる感染症が頭に入っていて,いつでもどこでも鑑別として想起できるわけではありません(そのようなスーパードクターもいますが).ただし,そういった稀な感染症を想起すべき場面,というものは心得ており,それは皆さんも同様に実行可能です.
最初に説明したように,初学者の皆さんの目標はコモンな感染症の管理ですが,「稀な感染症を相手にしない,無策で手を出さない」と考えてみましょう.稀な感染症を見つける方法はシンプルで,「暴露歴の確認」と「発熱の期間を確認する」の2点でOKです.
1)Step 1-1:暴露歴聴取は「STAST+趣味仕事」
稀な感染症の多くには「暴露歴」という重要な情報が関与しています.感染症診療に慣れている私たち自身にとっても「暴露歴」の聴取は必須であり,それがないと稀な感染症を想起することはできません.暴露歴の確認方法はいろいろありますが,私たちの施設では,「STAST」の語呂合わせを活用しています(表1).
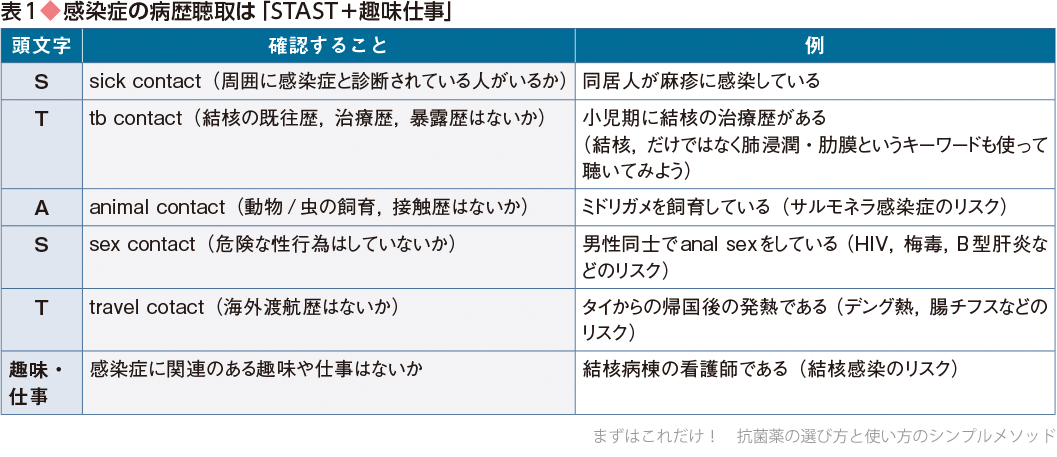
この語呂合わせを用いれば,たいていは怪しい暴露歴を拾うことができます.最初は「暴露歴を聴いたって鑑別が思い浮かばないよ!」と感じてしまい,暴露歴の必要性を実感できないということがあるかもしれません.その際の心構えですが,
- 「とりあえず聴いてみて,疑わしい点があれば調べる」
(例えば,ミドリガメ 感染 でgoogle検索するなど……) - 「何となく,性行為/結核/海外旅行とかの関係なのかな……」
という少しアバウトな感じでもかまいません.
この病歴聴取についてはリスクヘッジ的な側面が大きいので,「なんだかわからないけど,とりあえず聴く」という姿勢でかまいません.初学者の方は「STAST+趣味仕事」で何か引っかかったら「稀な感染症の可能性があるので,専門家に相談しよう」と考えましょう.
2)Step 1-2:発熱の期間を確認して,不明熱型かどうかを見極める
次に発熱(やCRP上昇)の期間について確認しましょう.以下の場合は,不明熱型という熱型に相当します.
 不明熱型の特徴
不明熱型の特徴
- 3週間以上,発熱やCRP上昇が続いている(古典的不明熱)
- 発熱と寛解をくり返している(再発性不明熱)
不明熱型の診断については,もっと詳しく説明したいことがたくさんありますが,初学者の方は「不明熱型は感染症だけでなく,悪性腫瘍・膠原病・自己炎症性疾患・内分泌疾患・薬剤性など鑑別が多岐にわたるので,発熱専門外来に相談したほうがよいかもしれない」と考えるようにしましょう.
ただし,それだけでは不明熱型の診断に対しては物足りないため,感染症の側面から少しだけ解説をします.実は,不明熱型になる感染症は鑑別が少ないので,知っておくと便利です(表2).

なにやら難しそうな感染症が並んでいますね…….そうです,不明熱型は,そもそも発熱診療に習熟していないと対応が難しい病態なのです.最も重要なことは,不明熱型になる感染症は,慌てて抗菌薬を投与しなくていい疾患が多いということです.
むしろ,診断がついていないまま抗菌薬を投与してしまうと原因がわからなくなり,後のフォローアップが難しくなります.
上記の理由から,あえて極論でいうと「不明熱型は相手にしないで,専門家に相談」という姿勢が安全だと思います.しかし,発熱専門外来への相談が容易でない場合は自分たちで検査を行う必要があると思います.その場合には,以下の検査を行うことをおすすめします.
① 血液培養(絶対に培養採取前に抗菌薬を投与しないこと!)
② 胸部~骨盤部の造影CT
③ 前立腺の触診
上記3つは行ったほうがよいでしょう.これらは,感染性心内膜炎,膿瘍性疾患,前立腺炎の見逃しを減らすために有用だからです.ただし,これはあくまでも感染症の観点からの提案であり,そもそも不明熱型は感染症以外にも悪性腫瘍や膠原病などの多様な鑑別疾患が含まれているので,①~③で診断がつかない場合には,同じく専門家に相談することをおすすめします.
Step 2:発熱+αの症状を聴取する
これは発熱診療の方法論として最も有名な方法であり,誰にでも行えて効果の高い方法になります.発熱と一緒に現れる他の症状に注目し,それらの症状から鑑別診断をあげる方法で,以下のように考えます.
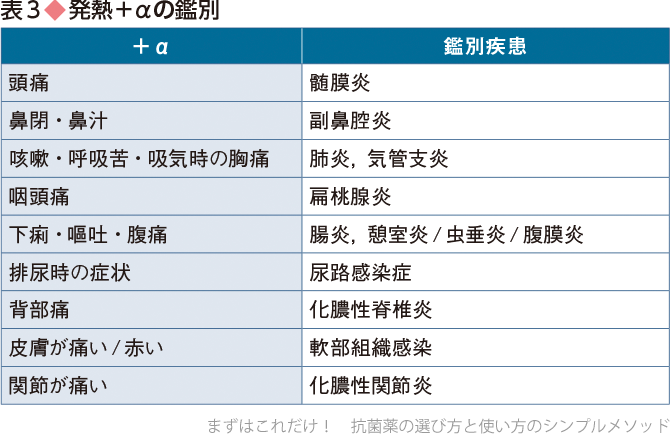
1)Step 2-1:発熱+αの鑑別リストを作る(表3)
私たちが注目している+αの症状を表3に示します.表の症状をすべて聴取してもよいのですが,初学者の方は,「発熱以外に何か症状がありますか?」と聴くことからはじめましょう.この方法で多くの患者さんは情報を教えてくれますが,認知機能が低下している場合や精神疾患がある場合は,訴えがない場合もあるので注意しましょう.
とにかく+αを聴いて鑑別をあげるアプローチに慣れてきたら,次のことにも注意できるとさらに抗菌薬の適正使用につながります.
2)Step 2-2 ウイルス感染らしさを見抜く
皆さんもご存知のように,感染症には細菌感染だけでなく,ウイルス感染もあります.例えば,表3で「髄膜炎」とありますが,細菌性髄膜炎だけではなくウイルス性髄膜炎もある,ということです.ウイルス感染に対して抗菌薬は効果がありませんので,基本的には対症療法による経過観察が適切なアプローチになります.
実は一部のウイルス性疾患は比較的簡単に見抜けるため,+αの症状を聴取した際に,「これはウイルス性っぽいなあ」という判断ができるようになることが大切です.初学者の方は,次の2つの感染症についてウイルス性と判断できるようになりましょう.
- 急性上気道炎:「 鼻汁」「咽頭痛」「咳嗽」が同程度に3つ揃っている.
- 急性胃腸炎: 「水様性下痢」「嘔吐」があり,「発熱」「腹痛」「血便」がない.
この2つの疾患は,病歴聴取だけで,ウイルス感染=抗菌薬不要,と判断できるので,ぜひ覚えておきましょう.
ほかの感染症がウイルス性なのか細菌性なのかを判断する方法はいくつかありますが,少し高度な話になるため,今は置いておきましょう.
2)Step 2-3:「+α」を定量化する
「+α」について,もう少し深く考えてみましょう.ここでは,「+α」の症状の程度や経過を具体的に評価する作業,それを定量化と呼びます.具体的には,「頭痛」を「2日前から右側頭部にガンガンする,7/10くらいの頭痛があり,増悪傾向で,いつもの頭痛とは違う」といった,明確なイメージに変換する作業のことです.
この定量化の目的は,「その症状(+α)が本当に重要な所見なのかを確認する」ためです.例えば,発熱と頭痛,咳嗽で受診した場合,「発熱と頭痛」なのか,「発熱と咳嗽」なのか,症状の有無だけを聴取しても正直よくわかりませんよね.そこで定量化を行って,「頭痛は発熱に伴って現れ,痛みの強さは2/10くらいの,いつもの頭痛らしい.一方咳嗽は,1日中続いており,膿性痰を伴って出ているらしい」とわかれば,この人は「発熱+咳嗽」のカテゴリーであると判断でき,肺炎や気管支炎を鑑別にあげる手掛かりになりますね.この場合の頭痛のように,患者は訴えているけれども症状として有意ではないものを「ノイズ」と呼びます.定量化は,この「ノイズ」を除くことに有用なのです.
定量化は基本的に「程度」を常識の範囲内で聴きとるだけでOKですが,一部の症状にはテクニックが必要になるので,表4に記載されているものは覚えておきましょう.
なお,発熱やCRPについては,すでに数字として定量化されているので,異常があるなら意味のある所見と考えてかまいません.

Step 3:身体診察で感染フォーカスを確認する
身体所見で感染フォーカスを確認するというのは当然のことのように思われるかもしれませんが,これが非常に重要です.なぜなら,何らかの理由(例:認知機能の低下,精神疾患など)により患者自身が症状を訴えないことがあるからです.
リスクヘッジとして必ず確認したほうがよい身体所見を表5にリストアップしましたので,日々の発熱診察のなかで確認する習慣を身につけましょう.
慣れないうちは,特に「腹部」「皮膚」「骨・関節」の3カ所は見逃さないように心がけるだけでも,診断精度が格段に向上するでしょう.

Step 4:検査によってのみ判明する感染症(=フォーカス不明の感染症)を見逃さない
これまでのステップ(暴露歴・発熱期間,+αの病歴聴取・定量化,身体所見)で,多くの感染症を特定することができます.しかし,なかには「検査をしないとわからない感染症」も存在することを理解しておく必要があります.私たちは,このタイプの感染症を「フォーカス不明の感染症」と呼んでいます.
フォーカス不明の感染症は,有意な症状や身体所見が乏しいため,鑑別リストを覚えてしまうことがポイントです.頑張って暗記しましょう(表6).
絶対に覚えておいてほしいことは,尿路感染症・急性胆管炎・感染性心内膜炎の3つがこのカテゴリーに含まれることです.特に前2つの感染症はコモンなので注意が必要です.急性心筋炎も同様にフォーカス不明の感染症に属するため,見逃さないように気をつけましょう.また,鑑別リスト内の「梅毒・HIV・人獣共通感染症・輸入感染症」については,最初のステップである暴露歴聴取で引っかかった場合には特に注意が必要です.

上述の3つのステップ(暴露歴・発熱期間,+αの病歴聴取・定量化,身体所見)を経て,フォーカス不明の感染症に該当した場合には,検査を行う必要があります.本来は患者状況に応じて検査プランを立てるべきですが,網羅的に検査を行う場合には,表7のセットが役に立つので覚えておきましょう.

おわりに(図1)
K先生(以下K):ここまで感染症診断のための4つのステップを見てきました.はじめは完璧をめざすことよりも,とにかく4つのステップを適用してみることが重要です.そうすることで,診断の見通しがよくなります!
M先生(以下M):ここまでの先生の話をまとめると,こんな感じでしょうか?(表8)

K:一覧にするとわかりやすいですね! もちろん,このステップで診断できない感染症もあるし,発熱の原因が感染症以外なんてこともありますが,最初のステップとしては十分だと思います.これをベースに病歴聴取と診察を頑張っていきましょう.
M:とりあえず,方針が見えてきた気がします!
K:まずは稀な感染症以外を確実に診断できるようになることが,実力向上の第一歩だと思います.




